疾患リスト閉じる
- 双胎
- 胸部
- 血液
- 心臓
- 尿路
- 脊椎
胎児疾患HP ・胎児頻脈性不整脈(一般)・胎児頻脈性不整脈(臨床試験)・CDH・TTTS
最終更新日:2023年04月24日
先天的に背骨(脊椎)の一部が欠損し、脊椎の中にある脊髄が外に出ている状態を二分脊椎と言います。二分脊椎には神経の組織が皮膚に覆われている潜在性二分脊椎と、皮膚に覆われていない脊髄髄膜瘤(開放性二分脊椎ともいう)があります。
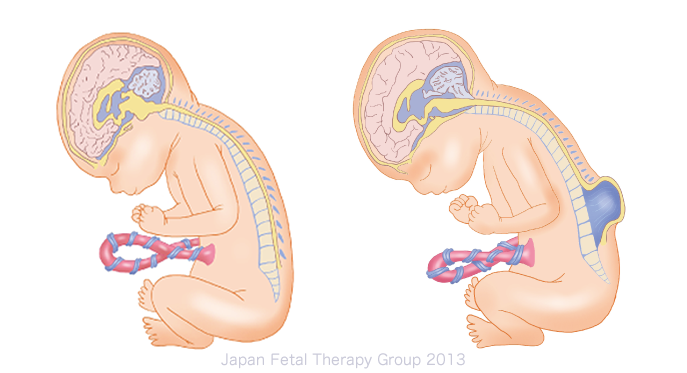
左:正常 右:脊髄髄膜瘤
脊髄髄膜瘤は脊髄が剥き出しとなっているので、病気の場所より下側で神経の障害を来します。脊髄髄膜瘤は腰椎(腰の背骨)や仙椎(おしりの骨)に多いため、歩行障害や排尿・排便障害を起こします。また、脊髄が剥き出しになっていることから脳全体が下側に落ち込むキアリ奇形という状態や、脳脊髄液(脳や脊髄に流れている液体)の流れが障害されることで生じる水頭症から呼吸障害や発達障害を引き起こすこともあります。
脊髄髄膜瘤の原因は、妊娠のごく初期に脳や脊髄の基となる神経管という部分の一部が開いたままになってしまうことです。染色体異常や薬剤の服用、葉酸の不足などがその要因の一つともされていますが、原因が特定できないことも多くあります。
脊髄髄膜瘤の出生前診断に用いられる検査は超音波検査で、専門的な施設で精密な検査を行うことにより確定診断されます。またMRIも有用であり、病変の精密検査に用いられることもあります。
脊髄髄膜瘤が破れないようにするため分娩方法は帝王切開が一般的です。
出生後は髄液感染の予防のためになるべく早期(2~3日以内)に脊髄髄膜瘤の閉鎖術をおこないます。水頭症を合併している場合には、脳脊髄液を脳室外に排出させる必要があるため同時に脳室ドレナージを留置します。
その後も水頭症が継続するようであれば、脳室-腹腔 シャント術(V-Pシャント術)を行うのが一般的です。術後はリハビリテーションなどにより、少しでも機能が回復するように努めていきます。
出生前診断され、適切な治療を受ければ近年では早くに亡くなることは少なくなってきています。
脊髄髄膜瘤では脊髄神経が子宮内で羊水にさらされていることや、胎動や子宮収縮によって子宮壁に接触することにより障害がおこるため、胎児治療はその障害を予防するという原理です。さらに脊髄髄膜瘤の多くはキアリ奇形とそれによる水頭症を伴っていますが、胎児期に手術をすること で、出生前にキアリ奇形の進行を抑制出来るとも考えられています。
現在、欧米で最も行われている胎児治療の方法は、開腹と子宮切開によって直視下に脊髄髄膜瘤の修復を行う胎児手術です。しかし、子宮を切開することにより早産、前期破水、胎盤早期剥離、子宮切開創の菲薄化や創部離開、また子宮収縮抑制剤の使用により肺水腫などの発症のリスクが高まり、他の疾患で行われている内視鏡の胎児手術に比較すると母体への負担が多いと言えます。
手術の適応となる患者さんは病変部位が胸椎から仙椎でキアリ奇形を伴う、母体年齢が20歳以上、妊娠19週0日から妊娠25週6日で、適応とならない患者さんは多胎妊娠、脊髄髄膜瘤以外の胎児奇形の合併、高度の肥満、早産歴がある、既往子宮手術(古典的帝王切開)などです。
日本では2020年から全国2施設で、脊髄髄膜瘤の胎児手術を海外と同じように、安全に実施できることを証明するための臨床研究が始まりました。詳しくは、臨床研究のページ「脊髄髄膜瘤胎児手術の早期安全性評価試験」をご覧ください。
胎児治療の成績に関しては、2011年に発表されたManagement of Myelomeningocele Study (MOMS)という米国の胎児治療(手術)と出生後の治療を施行した症例での予後を比較した報告があります。シャント術が必要となった児は有意に胎児治療群で減少しました。運動機能は胎児手術群の方が良好で、自力歩行が可能な症例も胎児手術群の方が多くなりました。一方、胎児手術では早産や手術時の子宮切開創の部分の菲薄化や解離、羊膜剥離、羊水過少、胎盤早期剥離、肺水腫の発生率が高くなるとされています。
このように脊髄髄膜瘤の胎児手術は児の治療の効果では一定の評価を得ていますが、母体へのリスクが高い外科手術が必要であるため、治療の適応などは慎重に選定されるべきと思われます。