疾患リスト閉じる
- 双胎
- 胸部
- 血液
- 心臓
- 尿路
- 脊椎
胎児疾患HP ・胎児頻脈性不整脈(一般)・胎児頻脈性不整脈(臨床試験)・CDH・TTTS
最終更新日:2021年06月17日
先天性横隔膜ヘルニア(以下CDH)とは、お腹と胸を分けている横隔膜という薄い筋肉の膜に生まれつき穴があいている病気のことです。この穴から、小腸、大腸、胃、脾臓、肝臓といったお腹の臓器が胸に入り込み、肺が圧迫されます。その結果、肺低形成を引き起こして呼吸の障害が生じます。穴の位置や大きさによってはほとんど症状や障害を起こさないものもありますが、横隔膜の後ろ外側に穴があるものは出生直後から生命にかかわる重大な症状をきたすことが多くなります。頻度は出生児2500人に1人の割合で発生すると言われています。
横隔膜ができあがるのは妊娠10週頃で、横隔膜に穴があるために胸の中に胃、腸、脾臓、場合によっては肝臓も入り込むため肺の発達が両側とも障害されます。横隔膜の穴は85-90%が左側に生じます。両側に起きることは非常にまれです。CDHは単独で起こることもありますが、染色体異常の合併率が30%、先天性心疾患の合併率が40%と言われています。また、その他の何らかの症候群や構造的異常を合併することもあります。
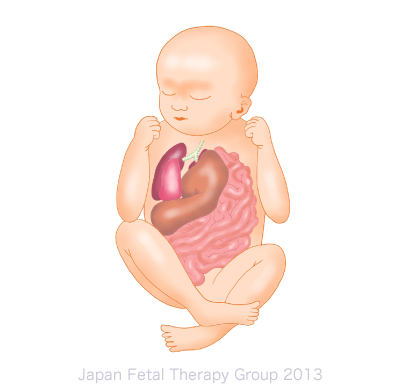
胎児の超音波検査で診断します。胎児の胸部に胃、腸管、肝臓などの腹部にある臓器がみられることで診断されます。肺の低形成の程度によって出生後の児の状態が異なるため、その程度を超音波検査やMRIにより評価します。また、合併症の有無によって予後が大きく変わることから、超音波検査による他臓器の精査や染色体検査を行います。
CDHの重症度は、肝臓の挙上の有無、胸腔内へ脱出した胃胞の位置、O/E LHR(observed-expected Lung-to-Head Ratio)によって評価します。O/E LHRは肺の大きさの評価法で、心臓の四腔断面で健常側の肺面積をトレース法で測定して計算します。
CDHを胎内で診断することにより、分娩の方法、場所、時期を適切に計画し、出生直後より速やかに治療を開始できる体制を整えておくことが可能になります。
出生前にCDHの診断がされていれば、出生直後より治療が可能な周産期医療センターで分娩をすることになります。肺ができる限り成熟した状態であることが望ましいので、妊娠中は早産の徴候や羊水過多の有無などに注意しながら慎重に管理を行います。経腟分娩が可能ですが、新生児科医や小児外科医らから成る新生児治療チームへの引き継ぎを円滑にするために計画分娩や帝王切開となることもあります。
胎児は子宮内では胎盤によって酸素供給が維持されていますが、出生後は肺が低形成のため自らの呼吸では十分な酸素供給が維持できません。そのため、出生直後より人工呼吸器などの厳重な呼吸管理が必要となります。児の状態が安定していれば、出生数日以内に手術を行います。手術は 胸腔内に上がった腹腔内臓器を元の位置に戻して、横隔膜の穴を修復します。しかし、手術をしても肺の大きさはすぐには変わらないので引き続き厳重な呼吸管理が必要となります。
重症例ではこれらの生後の治療では救命できないことが少なくありません。その原因は肺低形成にあり、そこで胎児期に肺の発育を促進する治療が試みられています。CDHの胎児治療は胎児鏡下バルーン気管閉塞術(FETO: Fetoscopic Endoluminal Tracheal Occlusion)と呼ばれる方法で、妊娠30週前後に胎児鏡を用いて胎児の気管内にバルーンを一時的に留置します。気管が閉塞され肺自体から産生される肺胞液が肺内に貯留することで肺が拡張し、発育が促されます。妊娠34週にはバルーンを抜去します。
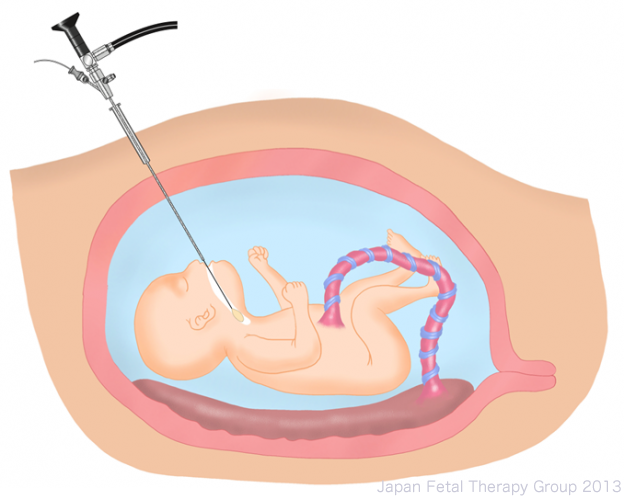
胎児治療の適応は、妊娠27週0日~29週6日の左側CDHの単胎で、O/E LHR<25%の高度肺低形成と推定される場合です。
現在、日本では国立成育医療研究センターで実施しています。
CDHの生存率は約80%といわれています。軽症例や中等症例の予後は良好ですが、重症例では生存率が20%前後です。欧州のFETOコンソーシアムの報告によると2001年から2008年に重度先天性横隔膜ヘルニア210例に対してFETOが施行され、生存率は49%でした。国際CDHレジストリにおける同じ重症度の生後治療成績は24%であり、FETOによる治療成績の改善が期待されます。最近、国際多施設共同試験(TOTAL trial)のランダム化比較試験で、重症CDHに対してFETOの有用性が示されました。
CDHの児が呼吸器や酸素投与の必要がなくなるまでの期間は、数週間から数ヶ月間です。病院を退院できる状態にまで回復した児の生存率は95-100%です。CDHの合併症には、退院後にも酸素療法や薬物療法が必要となるような慢性肺疾患や、胃食道逆流、成長障害、発達障害、聴覚障害、さらにパッチや縫合が外れることによる横隔膜ヘルニアの再発もあります。
CDHの児は、長期にわたってのケアが必要になることがしばしばであり、理想的には小児科医、看護師、他の療法士(栄養指導・発達支援・呼吸療法など)などで編成されるチームによるフォローが望まれます。通院頻度は、赤ちゃんの状態によって決まり、長期にわたる細やかなフォローアップが重要です。
重症先天性横隔膜ヘルニアに対する胎児鏡下気管閉塞術(FETO)の国際ランダム化比較試験(TOTAL[Tracheal Occlusion To Accelerate Lung growth] trial)
本研究は、ベルギー、イギリス、フランス、アメリカ、日本など12か国における、胎児治療を実施する10施設と、新生児治療を実施する26施設が参加した国際的なものです。対象患者は左先天性横隔膜ヘルニアの重症例(o/e LHR 25%未満)の80人で、胎児治療を行う群(胎児治療群:40人)と、行わない群(待機群:40人)にランダムに振り分けられ、胎児鏡下気管閉塞術の効果を評価しました。その結果、34週以前の破水や37週以前の早産などは増えますが、NICU生存退院、6カ月生存ともに、胎児治療群は待機群に比べて2倍以上高くなることが分かり、胎児治療の有効性が証明されました。
| 胎児治療群 (n=40) |
待機群 (n=40) |
リスク比※ (95%信頼区間)※※ |
|
| NICU生存退院 | 16 (40%) | 6 (15%) | 2.67 (1.22-6.11) |
| 6ヶ月生存 | 16 (40%) | 6 (15%) | 2.67 (1.22-6.11) |
| 酸素不要の6ヶ月生存率 | 9 (22%) | 3 (8%) | 3.00 (0.96-9.76) |
| 34週以前の破水 | 14 (35%) | 1 (3%) | 13.3 (2.46-77.5) |
| 分娩週数(中央値) | 34.6週 | 38.4週 | |
| 37週以前の早産 | 30 (75%) | 11 (29%) | 2.59 (1.59-4.52) |
| 出生時体重(中央値) | 2300g | 2768g | 1.43 |
※:リスク比:リスク比が1以上であれば、対照群に比べてイベント(本研究の場合は、6カ月生存など)の割合が増えていることを表します。
※※:95%信頼区間:リスク比の信頼区間が1(リスクに差がない)を含んでいなければ、統計学的に有意であると言えます。
論文タイトル:Randomized Trial of Fetal Surgery for Severe Left Diaphragmatic Hernia.
研究者:J.A. Deprest, K.H. Nicolaides, A. Benachi, E. Gratacos, G. Ryan, N. Persico,
H. Sago, A. Johnson, M. Wielgos, C. Berg, B. Van Calster and F. M. Russo, for the TOTAL Trial for Severe Hypoplasia Investigators.
掲載誌:New England Journal of Medicine
2021年6月8日 DOI:10.1056/NEJMoa2027030
原著論文:https://www.nejm.org/doi/full/10.1056/NEJMoa2027030